LỒNG RUỘT Ở TRẺ EM
Lồng ruột là một cấp cứu ngoại khoa thường gặp ở trẻ nhỏ.. Bệnh có thể xảy ra ở mọi lứa tuổi nhưng hay gặp nhất là ở trẻ dưới 2 tuổi. Các bậc cha mẹ cần biết những kiến thức cơ bản về bệnh để có thể đưa trẻ đi khám sớm, tránh được những biến chứng của bệnh.
1. Lồng ruột là gí?
- Lồng ruột là trạng thái một đoạn ruột chui vào đoạn ruột tiếp theo. Có nhiều kiểu lồng ruột nhưng hay gặp nhất là lồng hồi-manh tràng.

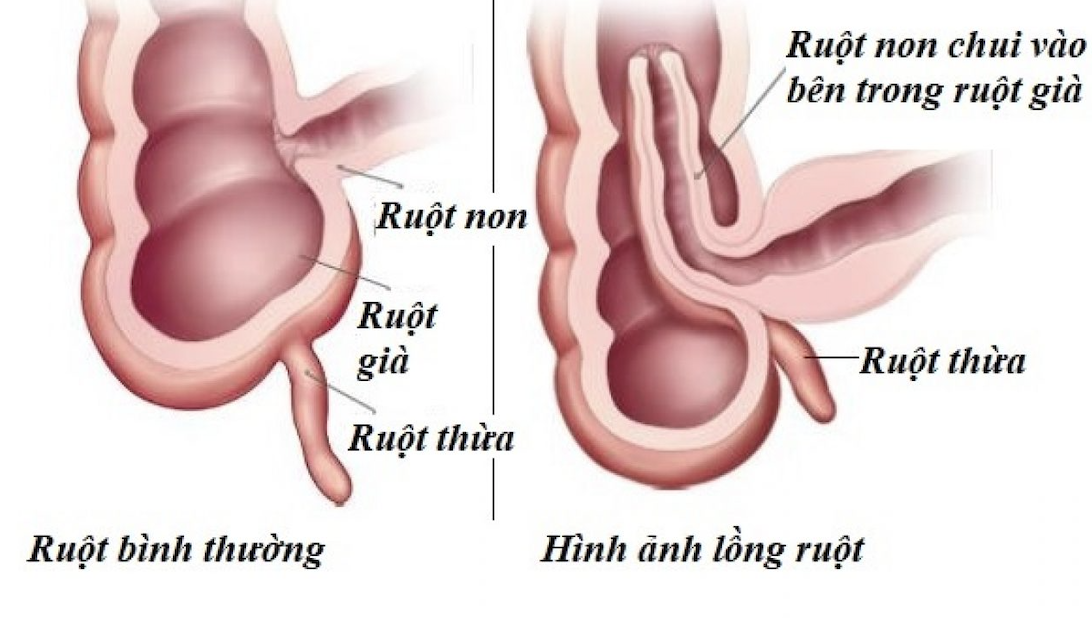
Hình 1: Lồng ruột hồi – manh tràng
- Là một trong những cấp cứu ngoại khoa hay gặp nhất ở trẻ em, đặc biệt ở trẻ dưới 2 tuổi. Tần suất ở Việt nam là 3 ca trên 1000 trẻ dưới 1 tuổi /1 năm.
- Nếu không được cấp cứu kịp thời có thể gây nên biến chứng nặng và tử vong.
2. Nguyên nhân gây ra lồng ruột
- Đại đa số các trường hơp ở trẻ nhỏ (dưới 2 tuổi) thường không rõ nguyên nhân.
- Ở trẻ lớn hơn có thể có nguyên nhân cụ thể gây nên lồng ruột như polyp, ruột đôi, túi thừa Meckel…


Hình 2: Túi thừa Meckel có thể gây ra lồng ruột
3. Biểu hiện khi trẻ bị lồng ruột để cha mẹ cho trẻ đi khám
- Trẻ đau bụng, khóc thét từng cơn, co hai chân, ưỡn người. Lúc đầu trẻ còn hồng hào và tỉnh, lâu dần sẽ tái đi và mệt đừ. Đau bụng, khóc thét từng cơn là triệu chứng đầu tiên của lồng ruột.
- Trẻ nôn nhiều, bỏ bú, bụng chướng dần lên, không đi ỉa được (lúc đầu có thể đi được ít phân). Nôn lúc đầu ra thức ăn, sau đó ra dịch vàng, xanh và cuối cùng ra dịch giống phân.
- Ỉa nhầy máu là biểu hiện muộn của lồng ruột thường xuất hiện sau đau bụng 6-12h . Muôn hơn ruột có thể bị hoại tử, thủng ruột gây viêm phúc mạc, nhiễm độc, nhiễm trùng khi đó trẻ sẽ có biểu hiện mệt lả, da xanh tái, tiểu ít, sốt cao, lờ đờ, hôn mê.
4. Các xét nghiện cần làm khi trẻ đến khám.
- Siêu âm ổ bụng sẽ thấy hình ảnh lồng ruột với độ chính xác cao. Siêu âm ổ bụng còn giúp phát hiện các nguyên nhân gây lồng ruột khác.
- Các xét nghiệm cần thiết khác gồm: công thức máu, sinh hoá máu nếu bé nôn nhiều.
- Ở những trường hợp lồng ruột tái phát, hoặc ở trẻ lớn, soi đại tràng và chụp cắt lớp vi tính (CT scan) bụng cũng có thể được đề nghị để tìm thấy nguyên nhân thực thể gây lồng ruột.
5. Lồng ruột được điều trị như thế nào?
- Khi trẻ chưa có các biến chứng như hoại tử ruột, thủng ruột, tắc ruột… sẽ được bơm hơi để tháo lồng. Trẻ có thể được gây mê, đặt ống thông dạ dày và ống thông trực tràng. Bơm hơi bằng máy vào ống thông trực tràng để đẩy khối lồng thoát ra, quá trình này được quan sát dưới màn hình X-quang. Đây là một thủ thuật đơn giản, thành công khá cao (hơn 90%), giúp trẻ tránh được cuộc phẫu thuật.
- Sau khi tháo lồng thành công, trẻ có thể ăn uống lại sau 2 giờ. Trẻ được theo dõi các triệu chứng đau bụng, nôn, sốt, đi ỉa … để phát hiện lồng ruột tái phát hay biến chứng tháo lồng. Thường bé được xuất viện ngày trong ngày.
- Nếu bơm hơi tháo lồng thất bại hay khi đã có các biến chứng, phẫu thuật là cần thiết. Trẻ sẽ được phẫu thuật ( mổ nội soi hoặc mổ mở). Tùy tình huống trong lúc phẫu thuật mà bác sĩ sẽ có những xử lý khác nhau. Nếu ruột còn hồng hào, trẻ sẽ được tháo lồng. Ngược lại khi ruột đã hoại tử, hay thủng, trẻ sẽ được cắt bỏ đoạn ruột hư và khâu nối ruột. Phẫu thuật còn giúp giải quyết các nguyên nhân thực thể như nang ruột đôi, polip, túi thừa Meckel…. Việc cắt ruột thừa cũng được bác sĩ cân nhắc.
- Tuỳ theo những can thiệp trong lúc phẫu thuật có thể trẻ sẽ phải tạm nhịn 24-48 giờ. Tiếp tục được bù nước và điện giải từ dịch truyền, giảm đau và kháng sinh. Trẻ sẽ được rút bỏ ống thông dạ dày và cho ăn lại khi nhu động ruột tái lập. Chăm sóc vết mổ mỗi ngày và cắt chỉ sau 1 tuần. Bé được xuất viện sau 3-7 ngày.
6. Các biến chứng thường gặp
- Sau bơm hơi tháo lồng: viêm ruột, thủng ruột…
- Sau tháo lồng bằng tay: viêm ruột, hoại tử ruột, xì miệng nối (có cắt nối ruột), sốc nhiễm trùng, rối loạn nước điện giải …
7. Tiên lượng: Sau tháo lồng bằng phương pháp không phẫu thuật, tỷ lệ lồng ruột tái phát là khoảng 10-15 %, với thời gian xuất hiện có thể từ vài giờ đến hàng chục tháng sau tháo. Lổng ruột tái phát cũng có thể gặp trên những bệnh nhân sau điều trị phẫu thuật mặc dù với tỷ lệ thấp hơn.
8. Phòng ngừa: Chưa có biện pháp phòng ngừa hiệu quả trong bệnh lý lồng ruột.
9. Tài liệu tham khảo
1. Columbani P, Scholz. Intussusception. In: Coran AG, Grosfeld JL, Oneill JA, Fonkalsrud EW, (eds). Pediatric Surgery, 7th ed: Mosby Elsevier, 2012, pp.1093–1110.
2. Bines JE, Liem NT, Justice F, Son TN, et al. Validation of clinical case definition of acute intussusception in infants in Vietnam and Australia. Bull World Health Organ, 2006 Jul; 84(7):569-75
3. Nguyễn Thanh Liêm. Lồng ruột. Phẫu thuật tiêu hoá trẻ em.Nhà xuất bản Y học, 2000:163-175